Materiál implantátu: klíčový faktor pro krátkodobý i dlouhodobý úspěch implantátu
Během několika posledních desetiletí se titan třídy IV (Ti) etabloval jako referenční materiál v oblasti implantologie a umožnil vývoj a zavádění různých konceptů a technologií u nosných osseointegrovaných implantátů. Zavedení titanových slitin otevřelo nové perspektivy v moderní implantologii a zubním odborníkům umožnilo nabídnout pacientům širší škálu terapeutických možností. Pokračující výzkum titanových slitin neustále odhaluje nové možnosti využití a zlepšení. S rostoucím porozuměním materiálům a lidskému tělu přispívá propojení interdisciplinárních poznatků k tomu, že další kapitola v implantologii bude ještě slibnější a převratnější.

Porozumění osseointegraci
Naše porozumění procesům řídícím osseointegraci prošlo pozoruhodným vývojem [1]. Původně byla osseointegrace vnímána především jako ničím nerušená tvorba kosti kolem bioinertních materiálů [1–3]. V devadesátých letech se výzkum v oblasti buněčné a molekulární biologie začal soustředit na osteogenní buňky adherující na povrchu a později také na osteoklasty, což umožnilo popsat osseointegraci a nárůst periimplantátové kosti jako výslednou bilanci mezi procesy kostní novotvorby a resorpce [4].
V současnosti začínají výzkumníci popisovat osseointegraci komplexnějším způsobem [5, 6]. Imunitní systém – dříve často přehlížený faktor – je dnes stále více uznáván jako klíčový regulátor a zprostředkovatel procesů řídících krátkodobou i dlouhodobou integraci implantátů [7, 8]. Tento nový osteoimunologický pohled na osseointegraci zároveň poukazuje na důležitost makrofágů [9, 10]. Významným zjištěním bylo, že makrofágy se v závislosti na prostředí mohou přepínat z prozánětlivého sekretorického fenotypu „M1“ na regenerační fenotyp „M2“. Fenomén polarizace makrofágů je nyní považován za klíčový determinant typu, intenzity a trvání zánětlivé reakce na implantovaný materiál [9–11]. Ve spojení s dalšími procesy pak určuje, zda se zánětlivá reakce vyvine ve vzorec hojení a osseointegrace, nebo přetrvává a spustí procesy jako je fibrózní ohraničení, kostní resorpce a nakonec selhání osseointegrace [12].
Zánětlivé procesy mohou hrát při osseointegraci dvojí roli. Na jedné straně jsou přechodné zánětlivé reakce zásadní pro podporu tvorby kosti a integrace implantátu. Na druhé straně je přetrvávající zánět úzce spojen se vzorcem kostní resorpce, který může mít negativní dopad na dlouhodobou životnost a úspěšnost osseointegrovaných implantátů [12–14]. Bylo zjištěno, že komponenty vrozené i adaptivní imunity ovlivňují tvorbu i úbytek periimplantátové kosti. Toto zjištění podporuje představu, že zánětlivý stav a reakce v okolí implantátu jsou dynamické, komplexní a individuální u každého pacienta [8, 13].
Materiál implantátu – a jeho možné uvolňování do periimplantátových tkání – se v poslední době dostává do popředí zájmu jako možný zánětlivý podnět nesouvisející s plakem, který se podílí na ztrátě periimplantátové kosti [8, 13, 15–18]. Přestože je příčinný vztah mezi tímto procesem a ztrátou periimplantátové kosti nadále předmětem diskuse, samotná existence tohoto jevu podporuje význam volby materiálu implantátu [13, 19].
Ovlivňují vlastnosti implantátu imunomodulaci?
Výzkumníci teprve nedávno zjistili, že účinek vlastností implantátu (tj. samotného materiálu, povrchové topografie a úprav) na jeho schopnost osseointegrace je ve značné míře založen na imunomodulačních efektech [1]. Bylo prokázáno, že specifické úpravy povrchu implantátu (např. hydrofilita) modulují fenotypovou odpověď adherujících makrofágů – současně stimulují osteoblastickou tvorbu kosti a inhibují osteoklastickou kostní resorpci [12, 14, 20].
Další studie uvedly, že modifikovaný titan a titan-zirkoniové slitiny byly nejúčinnější při navození protizánětlivého fenotypu u adherujících makrofágů, což bylo indikováno výraznými změnami v genové expresi cytokinů a jejich sekrečním profilu [10]. Přesto je výběr materiálu implantátu často považován za předem danou volbu, i když se podle některých studií může jednat o nejzásadnější proměnnou, která ovlivňuje osseointegraci [21].
Titan se díky svým ideálním materiálovým charakteristikám a mechanickým vlastnostem podobným kosti stal preferovaným materiálem pro dentální i ortopedické implantáty [21]. Zapojení osteoimunologických hledisek do výzkumu implantátů dále posílilo význam materiálu implantátu pro krátkodobou i dlouhodobou integraci a znovu otevřelo otázku, zda odlišné složení implantátových materiálů (např. titanové slitiny) nemůže vést k osteoimunologicky výhodnějším vlastnostem, než vykazuje čistý titan [12, 22–24].
Titan-zirkoniové slitiny se skutečně ukázaly jako cenná alternativa titanu – nabízejí lepší mechanické vlastnosti a srovnatelné biomechanické chování [25–28]. Potenciálně opomíjeným, avšak stejně důležitým rysem titan-zirkoniových slitin je jejich vynikající odolnost vůči korozi, která je připisována odolnější a ochrannější povrchové oxidové vrstvě oproti titanu [24,29–31]. Význam tohoto aspektu spočívá v potenciálu vést k příznivější imunologické interakci mezi implantátem a hostitelským organismem [32].
Straumann® Roxolid® ® – slitina Ti-15Zr
Slitina titanu a zirkonia obsahující 13–15 % zirkonia, známá pod obchodním názvem Straumann® Roxolid® a dále označovaná jako Ti-15Zr, byla uvedena v roce 2008 a od té doby si získala uznání díky své vynikající mechanické pevnosti. Tato vlastnost umožnila zmenšit rozměry implantátů, čímž se ošetření stalo méně invazivním a dlouhodobě spolehlivějším.
Ve snaze objasnit možné osteoimunologické rozdíly mezi titanem a Ti-15Zr srovnávali výzkumníci polarizační stavy a uvolňování cytokinů z makrofágů v kontaktu s odpovídajícími povrchy implantátů. Výsledky ukázaly, že makrofágy v kontaktu s Ti-15Zr vykazovaly nejvíce protizánětlivé mikroprostředí a nejnižší uvolňování prozánětlivých faktorů ze všech testovaných materiálů implantátů [20, 33].
Navíc in vivo studie opakovaně prokázaly, že hojení v okolí implantátů ze slitiny Ti-15Zr probíhá dynamičtěji než u čistého titanu – projevuje se vyšší hladinou osteogenních růstových faktorů i zánětlivých cytokinů, což svědčí o aktivnější regeneraci a imunitní odpovědi tkání [26, 34–38]. Další výzkumy porovnávající hojení kosti kolem implantátů z Ti-15Zr a titanu rovněž naznačily, že složení materiálu implantátu ovlivňuje kvalitu kosti v jeho okolí, což se mimo jiné projevilo vyššími hodnotami točivého momentu při pokusném vyjímání laboratorně integrovaných implantátů z Ti-15Zr. [37, 39].
Tato zjištění naznačují, že implantáty Ti-15Zr vykazují výraznou převahu nad titanem jak v mechanických vlastnostech, tak v biokompatibilitě. Proto není pozorované zlepšení dlouhodobé klinické výkonnosti implantátů Ti-15Zr ve srovnání s titanem [40] nijak překvapivé ani neočekávané a odpovídá výše popsaným výzkumným poznatkům.
Jak se mohou esteoimunologické výhody promítnout do přínosů pro lékaře a pacienty?
Zdá se, že tvrzení o mechanické převaze slitiny Ti-15Zr nad čistým titanem je dobře podloženo vědeckými důkazy. Ucelenější pohled na osseointegraci v kontextu osteoimunologických souvislostí a vlastností, které ovlivňují související krátkodobé i dlouhodobé výsledky zavedených implantátů, naznačuje, že hodnota slitiny Ti-15Zr nemusí spočívat pouze v jejích lepších mechanických vlastnostech, ale také v potenciální biologické a imunologické výhodě oproti titanu.
Lze také předpokládat, že implantáty s příznivými osteoimunologickými charakteristikami mohou méně přispívat k zesílené imunologické odpovědi. Takové implantáty tedy mohou být vhodnou volbou pro pacienty s imunologicky rizikovým profilem – včetně osob s genetickými predispozicemi, užívajících specifické medikace, nebo pro pacienty a indikace se zvýšeným rizikem selhání implantátu.
Buďte v obraze
Chcete mít pravidelný přehled o nových článcích na tomto webu, akcích a dalších novinkách? Přihlaste se k odběru newsletteru.
Odesláním souhlasíte s našimi zásadami zpracování osobních údajů.
1. Shirazi S, et.al., Biomaterials 2022; 291: 121903.
2. Albrektsson T., et al. Acta Orth Scand 1981; 52: 155–70.
3. Albrektsson T. & Albrektsson B., Acta Orthopaedica Scandinavica 1987; 58: 567–77.
4. Thalji G. & Cooper LF. Int J Oral Maxillofac Implants 2013; 28: e521–34.
5. Trindade R., et.al., Oral and Maxillofacial Surgery Clinics of North America 2015; 27: 175–83.
6. Trindade R., et al., Clinical Implant Dentistry and Related Research 2016; 18: 192–203.
7. Amengual-Peñafiel L., et al., Japanese Dental Science Review 2021; 57: 12–9.
8. Baseri M., et al., Biomed Res Int 2020; 2020: 7279509.
9. Murray PJ. Annu Rev Physiol 2017; 79: 541–66.
10. Pitchai M., et al., Materials 2022; 15: 7314.
11. Dondossola E., et al., Nat Biomed Eng 2016; 1: 0007.
12. Trindade R., et al., J Clin Med 2018; 7: 526.
13. Ivanovski S., et al., Periodontol 2000 2022; 90: 176–85.
14. Trindade R., et al., Clin Implant Dent Relat Res 2018; 20: 82–91.
15. Messous R., et al., Clin Oral Invest 2021; 25: 1627–40.
16. Asa’ad F., et al. J Bone Metab 2022; 29: 145–54.
17. Textor M., et al.,In: Titanium in Medicine. Berlin, Heidelberg: Springer Berlin Heidelberg, 2001 [cited 2023 Jun 23]. ; 171–230.
18. Olmedo DG., et al., Journal of Periodontology 2013; 84: 78–83.
19. Yang J., et al., Front Bioeng Biotechnol 2022; 10: 1092916.
20. Hotchkiss KM., et al.,Clin Oral Impl Res 2017; 28: 414–23.
21. Brunette DM., et al., Softcover reprint of the original 1st ed. 2001 Edition. Berlin; Heidelberg: Springer, 2013.
22. Ou P., et al., J Mater Sci: Mater Med 2021; 32: 50.
23. Sharma A., et al.,The Saudi Dental Journal 2021; 33: 546–53.
24. Zhao Q., et al., Jpn Dent Sci Rev 2023; 59: 28–37.
25. Liu X., et al., Regenerative Biomaterials 2017; 4: 315–23.
26. Saulacic N., et al., Eur Cell Mater 2012; 23: 273–86; discussion 286-288.
27. Wang B., et al., J Biomater Appl 2019; 33: 766–75.
28. Akça K., et al.,Med Biol Eng Comput 2015; 53: 453–62.
29. Zhang YM., et al., Biomed Mater 2009; 4: 015004.
30. Lotz EM., et al., Clin Oral Impl Res 2017; 28: e51–9.
31. Grandin HM., et al., Materials 2012; 5: 1348–60.
32. Ikarashi Y., et al., Materials Transactions 2005; 46: 2260–7.
33. Hotchkiss KM., et al., Dental Materials 2019; 35: 176–84.
34. Galli S., et al., Clin Oral Impl Res 2017; 28: 1234–40.
35. Thoma DS., et al., Journal of Periodontology 2011; 82: 1453–61.
36. Kämmerer PW., et al., Clin Oral Impl Res 2014; 25: 774–80.
37. Wen B., et al., Clin Oral Impl Res 2014; 25: 819–25.
38. Jimbo R., et al., Clinical Implant Dentistry and Related Research 2015; 17: e670–8.
39. Gottlow J., et al., Clinical Implant Dentistry and Related Research 2012; 14: 538–45.
40. Mueller F., et al., Proceedings of the 101st General Session & Exhibition of International Association for Dental Research, June 21-24, 2023, Bogota, Colombia.
 Články
Články
4. 11. 2025 | Technologie
Dr. Elissa Nasr popisuje léčbu gummy smile pomocí chirurgického prodloužení korunky s využitím digitálního pracovního postupu.
 Články
Články
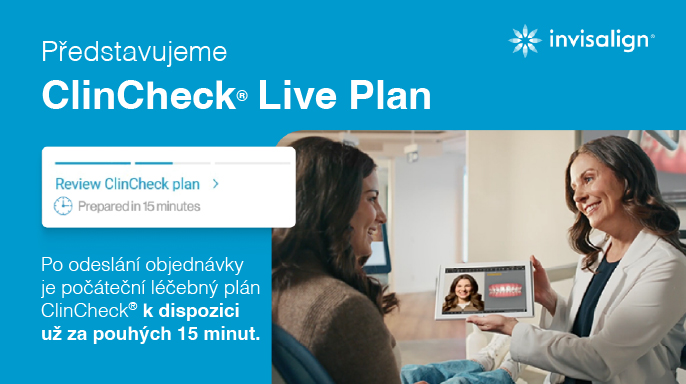
26. 2. 2026 | Technologie
ClinCheck® Live Plan představuje významný technologický milník v rámci digitální platformy Align™ (Align™ Digital Platform).
 Články
Články
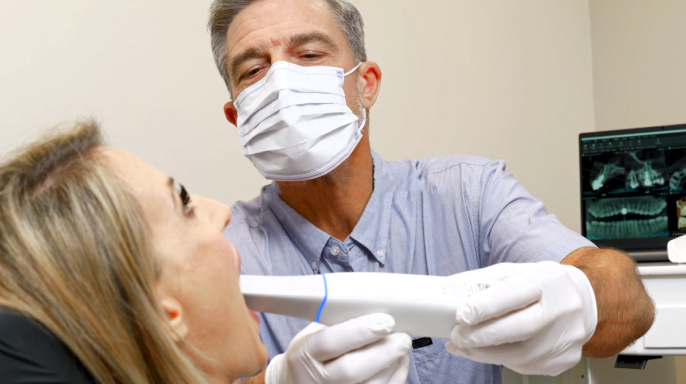
31. 10. 2025 | Technologie
Smyslem inovace intraorálního skenování je umožnit stomatologům poskytovat vynikající péči pacientům a současně zefektivňovat všechny kroky jejich digitálního pracovního postupu.