Má chirurgická léčba smysl? Aneb jaké je místo chirurgické terapie onemocnění čelistního kloubu v současnosti.
Úvod
Onemocnění temporomandibulárního kloubu (TMK) postihuje v populaci přibližně 20–30 % lidí. Všeobecně je onemocnění temporomandibulárního kloubu vnímáno jako kombinace extrakapsulárních (svalových) a intrakapsulárních poruch. Základem léčby onemocnění TMK je konzervativní léčba. Opírá se o tři základní pilíře, kterými jsou: medikamentózní terapie, okluzní a splintová terapie, fyzioterapie. V současnosti se objevují odborníci, školy, které jednoznačně adorují nechirurgickou léčbu. Vše lze vyřešit okluzní terapií a nákusnými dlahami, vše lze vyřešit fyzioterapií a úpravou postury. Nicméně, konzervativní terapie má své jednoznačné uplatnění u extrakapsulárních poruch, tedy postižení týkajících se žvýkacích svalů. U intrakpsulárních poruch (tedy postižení nitrokloubních struktur; synoviální membrány, disku, chrupavky) dosahuje konzervativní terapie úspěšného výsledku asi u 70 % pacientů. (1–4)
Pojďme se v následujícím textu zamyslet, jaké místo má chirurgická terapie v léčbě onemocnění TMK v současné době.
Pohled do historie
Chirurgie byla v minulosti vnímána jako hlavní léčebná možnost onemocnění temporomandi-bulárního kloubu. Již ve druhé polovině devatenáctého století Thomas Anendale publikuje pojednání o chirurgii kloubního disku, jsou známy práce o řešení ankylózy s užitím allogeního materiálu. Pozice chirurgie utrpí v polovině třicátých let 20. století, kdy je Costenem prezentována souvislost mezi absencí zubů v distálních úsecích a bolestí v oblasti ucha. Nastává doba okluzní terapie, postupně jsou popularizovány nákusné dlahy. (1,4,5)
Chirurgie TMK je dlouho vnímána ve smyslu otevřené chirurgie, spojené s artrotomií (proniknutí do oblasti kloubního pouzdra, kloubních prostorů). Koncem 20. století přichází zásadní změna pro samotnou chirurgii TMK. V roce 1977 je profesorem Ohnishi prezentována artroskopie TMK a v roce 1991 popisují Nitzan, Dolwick a Martinez laváž TMK (artrocentézu). Tyto dva druhy výkonů jednoznačně odsouvají otevřenou chirurgii do pozadí. Další ránu otevřené chirurgii bylo (a je) stále častější užívání totálních kloubních náhrad. (4–7)
V současné době jsou modalitami chirurgické terapie TMK artrocentéza a artroskopie (které jednoznačně dominují), otevřená chirurgie a totální náhrada kloubu.
Indikace k chirurgické léčbě
Indikací pro chirurgickou terapii TMK jsou intrakapsulární onemocnění. Užití chirurgických metod u extrapasulárních poruch je jednoznačně kontraindikováno (až na výjimky jako infekční myositis). (4–6)
V zásadě platí pravidlo, že chirurgická terapie je indikována až v momentu, kdy jsou vyčerpány všechny možnosti konzervativní terapie. Chirurgickou léčbu lze tedy chápat jako poslední možnost terapie TMK. (4–6, 8, 9)
Nicméně, jsou onemocnění temporomandibulárního kloubu, kde je chirurgická terapie indikována jako první krok (a kde konzervativní terapie vede jen k prodloužení potíží, nebo i zhoršení stavu) (4–6, 8, 9):
a) ankylóza, patologické spojení kloubních struktur vazivovou nebo kostní tkání. Zde je jedinou indikací resekce ankylotického spojení (s event. rekonstrukcí TMK)
b) infekční záněty TMK, kdy je jediným řešením okamžitá drenáž (laváž) kloubního prostoru
c) patologická růstová aktivita kloubního výběžku (aktivní kondylární hyperplazie), kdy je jediným řešením zastavení růstu odstraněním části kloubní hlavice
d) cystické léze TMK, kdy je řešením odstranění cystické léze
e) tumory TMK, kdy je jediným řešením odstranění tumorózní léze
Artrocentéza
Artrocentéza znamená zavedení dvou jehel do horního kloubního prostoru a provedení laváže, výplachu (obr.1). Laváž kloubního prostoru slouží k vyplavení zánětlivých mediátorů a enzymů (v případě artritis, osteoartritis), k vyplavení volných částeček chrupavky (v případě osteoartritis), k rozvolnění adhezí, k uvolnění adherujícího disku, k rozšíření kloubního prostoru (což může napomoci zlepšit polohu dislokovaného disku), k vyplavení hematomu z kloubního prostoru (u traumat). (4, 5, 7)
Jedná se o velmi rychlou, jednoduchou metodu, jejíž provedení je v lokální anestezii, ambulantně. Jednodušší alternativou artrocentézy je užití jedné jehly k irigaci kloubu, kterou se opakovaně aplikuje a aspiruje irigační tekutina. (4, 5, 10)
Jako irigační tekutina se užívá Ringerův roztok. Ve srovnání s fyziologickým roztokem bylo prokázáno, že v pooperačním období způsobuje menší bolest. Současně podporuje metabolismus proteoglykanů a chrupavky a nezpůsobuje destrukci buněk. Ideální objem k irigaci TMK se pohybuje mezi 120 až 400 ml. (4, 5, 7, 11, 12, 13)
Závěrem artrocentézy je možná aplikace hyaluronové kyseliny, kortikoidů nebo plazmy obohacené krevními destičkami (PRP). Nicméně z literatury vyplývá, že není jednoznačně stanoveno, která látka je tou nejefektivnější, a zda vůbec aplikace těchto látek zlepšuje efekt artrocentézy. Favorizované je přesto užití PRP. (4, 11, 14, 15)
Komplikacemi artrocentézy jsou zejména přechodné snížení funkce lícního nervu, otok v oblasti preaurikulární (je zapříčiněn nejčastěji opakovaným přepichováním jehel při zavádění a tím porušením integrity kloubního pouzdra). Komplikací také může být krvácení z místa vpichu (při poranění superficiální temporální tepny a žíly). (4, 5)
Jaký je efekt artrocentézy? Artrocentéza je prezentovaná jako efektivní metoda na zlepšení hybnosti čelisti a snížení bolesti. V některých studiích je artrocentéza udávána jako efektivnější metoda ve srovnání s metodami konzervativní terapie. Ulmer (16) ve svém review konstatoval, že pro dislokaci disku je artrocentéza efektivnější než terapie nákusnými dlahami a cvičení. Thorpe (17) konstatuje efekt artrocentézy vyšší než konzervativní terapie na zlepšení hybnosti čelisti a hraničně vyšší na snížení bolesti. Autor článku prezentoval obdobné výsledky u pacientů s osteoartrózou, kdy nejefektivnější metodou na snížení bolesti a zlepšení hybnosti byla artrocentéza společně s užitím nákusné dlahy. (18)
I přes tyto výsledky je autor přesvědčen, že artrocentéza je zásah do struktur kloubu. Je spojen s možnými komplikacemi. Ve všech případech autor preferuje jako první krok konzervativní terapii. Byť by to mělo být i na časově omezenou dobu, 1–2 týdnů. (4, 5)
Artroskopie
Artroskopie znamená, obdobně jako artrocentéza, zavedení jehly do horního kloubního prostoru. Nicméně tato jehla (endoskop) je opatřena optikou, která díky připojené kameře umožní přenos obrazu kloubních struktur na monitor. Endoskop je zaveden zevně, v preaurikulární krajině, přičemž jeho průměr je obvykle 1,9 mm(obr. 2, 3). (4, 5)
Artroskopie neznamená jen vizualizaci kloubu. Při artroskopii se provádí irigace kloubního prostoru (se stejným léčebným záměrem jako u artrocentézy). Rozdíl je v objemu irigační tekutiny. Při artroskopii se obvykle užívá 500–1000 ml Ringerova roztoku. Další možností artroskopie je zavedení druhého vstupu do kloubu, kterým je možné zavést do kloubního prostoru pracovní nástroje, eventuálně vlákno laseru. Operační artroskopie umožňuje repozici a fixaci dislokované disku, odstranění srůstů z kloubu, odstranění tumorózních lézí. (4, 5)
Komplikace spojené s artroskopií jsou pochopitelně vyšší, než je tomu u artrocentézy. Nejčastějšími komplikacemi jsou uváděny paréza lícního nervu, pooperační bolest, otok v operačním místě. K málo častým komplikacím patří parafaryngeální otok, pooperační malokluze. (19)
Artroskopická laváž je efektivní metodou. (4, 20, 21) U dislokací disku je však řadou autorů preferována operační artroskopie, kdy se dislokovaný disk uvolní, reponuje do správné pozice a fixuje se tak stehem nebo pinem. K uvolnění disku se ideálně užívá laseru nebo koblace. Operační artroskopie vyžaduje nejen větší zkušenost s artroskopií, ale pochopitelně i finančně náročnější vybavení (laser, koblator). (21–24)
Jaký je rozdíl v léčebném efektu mezi artroskopickou laváží a operační artroskopií?
Řada autorů jednoznačně preferuje repozici a fixaci disku. (21–23) Je ovšem otázka nutnosti repozice disku. Odhaduje se, že v populaci je až 30 % lidí s dislokací disku, aniž by vnímali jakékoli omezení. Musíme také vzít v úvahu adaptabilitu kloubních struktur – fibrotizaci retrodiskální tkáně, snížení zadní části disku u pacientů s dislokací disku. To potvrzují i studie, které porovnávají artroskopickou laváž a artroskopickou chirurgii, kdy nebylo prokázáno rozdílu ve zlepšení hybnosti, symetrie pohybu a snížení bolesti (ať již se provedla repozice disku, nebo disk zůstal dislokován). (4, 21, 24)
Otevřená chirurgie
Otevřená chirurgie znamená proniknutí do kloubních prostor zevně z incize, která je vedena před ušním boltcem endaurálně, nebo preaurikulárně. Otevřenou chirurgii lze rozdělit na: (4, 5)
- chirurgii kondylu
- chirurgii kloubního hrbolku
- chirurgii disku
- chirurgii kloubního pouzdra, laterálního ligamenta
Chirurgie kondylu spočívá v odstranění vrchní části kondylu (kondylární shaving), který se provádí u aktivní kondylární hyperplazie k zastavení patologické růstové aktivity(obr 4, 5). Pro tu samou indikaci je možné provést také vysokou kondylektomii (kdy se odstraňuje větší část hlavice). V případě patologických stavů kloubní hlavice (cysty, tumory) se preferuje totální kondylektomie. (4, 5)
Chirurgie kloubního hrbolku znamená dva druhy zákroků. Odstranění kloubního výběžku (eminektomie) nebo zvýšení kloubního hrbolku (eminoplastika). Oba výkony jsou indikovány při řešení hypermobility. Eminektomie se provádí také u dislokací disku(obr. 6). (4, 5)
Chirurgie disku tvoří diskopexe (repozice dislokovaného disku a jeho fixace šroubem či kotvičkou v ideální pozici), diskoplikace (odstranění části retrodiskální tkáně, repozice dislokovaného disku a sutura disku v ideální pozici ke zbytku retrodiskální tkáně) a diskektomie (kompletní odstranění poškozeného, perforovaného disku) (obr 6, 7, 8, 9, 10). (4, 5)
Chirurgie kloubního pouzdra spočívá v jeho zpevnění stehem (u hypermobility), v odstranění vnitřní části pouzdra – synoviální membrány (u chronických zánětů). Chirurgie laterálního ligamenta spočívá v jeho zpevnění suturou (u dislokací disku). (4, 5)
Nejčastější komplikací chirurgické terapie je poranění lícního nervu, dále anestezie v oblasti aurikulotemporálního nervu. Méně častými komplikacemi je pak peroperační krvácení, dehiscence či infekce rány. (4, 5)
Jaký je efekt chirurgické terapie?
Pokud bychom měli vybrat výkony, které jsou efektivní a dlouhodobě stabilní, pak by se jednalo o výkony prováděné pro aktivní kondylární hyperplazii (kondylární shaving, vysoká kondylektomie) a pro diagnózu hypermobility (eminektomie). (25, 26)
Na druhé straně, nejvíce protichůdných názorů na stabilitu výsledku je spojeno s chirurgií disku (6, 27–29). Celkově je hodnocena jako efektivnější metoda diskopexe v porovnání s diskoplikací. Nicméně stejně jako u artroskopie, i zde vyvstává otázka nutnosti repozice disku. Autor osobně preferuje u dislokací disku metodu eminektomie, kdy se neprovádí žádná intervence do struktury disku. Eminektomie umožní rozšíření kloubního prostoru a usnadní tak pohyb v kloubu. Autor je přesvědčen, že právě intaktní disk je klíčem k funkčnímu kloubu (byt jeho poloha není fyziologická).
Diskektomie je preferována v případě poškozeného disku, s perforací. Není doporučena jako metoda u dislokace disku. Odstranění disku je z dlouhodobého hlediska vnímáno jako rizikové pro rozvoj degenerativních změn. Zda disk nahradit a jakým materiálem (autologní tuk, myofasciální lalok, dermální štěpem) to je opět místem pro diskuzi. Nicméně celkově je výsledek obdobný, ať již je disk nahrazen, nebo není. (30–33)
Totální kloubní náhrada
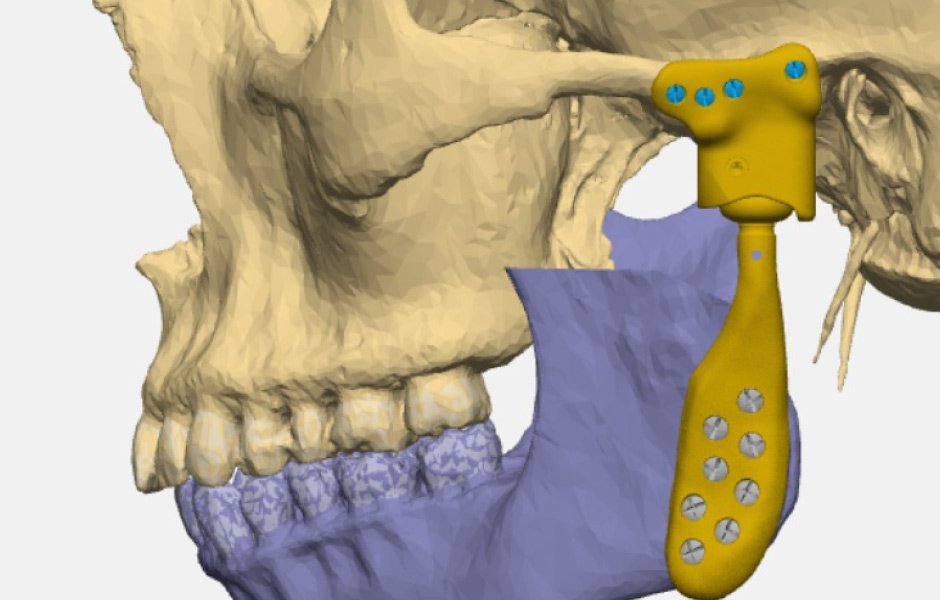
Totální kloubní náhrada je kombinací náhrady jamky (která je minišrouby fixovaná k jařmovému výběžku temporální kosti) a náhrady hlavice (která je fixovaná minišrouby k zevní ploše větve dolní čelisti). Kloubní jamka je vyrobena obvykle z polyethylenu, kloubní hlavice může bát ze slitiny kovů chrom-kobalt, nebo z titanu. Fixační část náhrady hlavice je pak vždy z titanu. (4, 5)
Indikace pro kloubní náhradu je neúspěšnost předchozích chirurgických metod, selhání předchozích rekonstrukcí TMK, nutnost rekonstrukce kloubních struktur. Cílem totální kloubní náhrady je obnovit pohyb čelisti, zlepšit okluzi, upravit symetrii obličeje (u pacientů po resekčních výkonech). V současné době jsou uváděny dva základní systémy náhrad. Náhrada konfekční (stock) a náhrada individuální (patient specific). Náhrada konfekční se obvykle skládá z několika velikostí komponenty jamky a hlavice, správnou velikost si poté vybírá sám chirurg, během operačního zákroku. Nevýhodou je nutnost úpravy spodiny lebeční do roviny (rovnoběžné s Frankfurtskou linií) a stejně tak úprava zevní plochy větve dolní čelisti. Individuální náhrada je připravena dle CT a virtuálního plánování přímo pro daného pacienta, bez nutnosti rozsáhlé preparace a úpravy skeletu pacienta(obr. 11, 12, 13). (4, 5)
Otázkou je, jaký je rozdíl mezi konfekční a individuální náhradou.
Konfekční i individuální náhrady jsou hodnoceny jako efektivní metoda, přičemž výsledky jsou zcela srovnatelné. (34–36) Autor se k tomuto přiklání i ze svých zkušeností – ve výsledku není rozdílu mezi oběma typy náhrad. Nespornou výhodou konfekčních náhrad je jejich flexibilita, možnost okamžitého použití. Oproti tomu příprava, plánování a výroba individuální náhrady je minimálně 3 měsíce. Další výhodou konfekčních náhrad je jejich nižší cena ve srovnání s náhradou individuální. (4, 5)
Co je naopak omezením pro užití stock náhrad jsou stavy kdy jsou přítomny defekty baze lební, jařmového oblouku, větve dolní čelisti (stavy po resekci, vrozené a vývojové vady). Stejně tak není možné užít konfekčních náhrad u kombinovaných ortognátních operací s náhradou kloubu, kdy individuální kloubní protéza umožňuje plánovaný posun čelisti. (4, 5, 37)
Komplikace totálních náhrad jsou zejména porucha funkce lícního nervu, auriukulotemporálního nervu. K dalším, již málo častým komplikacím, patří luxace protézy, poranění zvukovodu a středního ucha, infekce protézy, heterotopická osifikace.
Nejzávažnější komplikací totální náhrady je trvající bolest. Tedy stav, kdy operační zákrok nikterak nepůsobí snížení bolesti. Bolest může být spojena pochopitelně s vlastním chirurgickým zákrokem a poraněním trojklanného nervu. Nicméně bolest po operaci je pozorována zejména u pacientů, kteří mají chronické bolestivé stavy již řadu měsíců, let před operačním zákrokem. Riziko bolesti je dále vyšší u pacientů, kteří podstoupili opakované operační zákroky. Zde bolest přetrvává i v důsledku fixace bolesti, jizvení v oblasti nervů, žvýkacích svalů. K pooperační bolesti přispívají také dlouhodobé svalové spasmy, svalová dysbalance. (4, 5, 28, 38)
Důležitý faktor úspěchu chirurgické terapie
Úspěšný operační zákrok je jen polovinou úspěchu. Tu druhou polovinu úspěchu tvoří ochota pacienta spolupracovat a zejména pak pooperační fyzioterapie. A to jak ve smyslu terapie hypofunkcí nervů, tak terapie obnovení funkčnosti pohybu čelisti. Dobře vedená fyzioterapie výrazně přispívá ke snížení pooperačních bolestí. (4–6, 28)
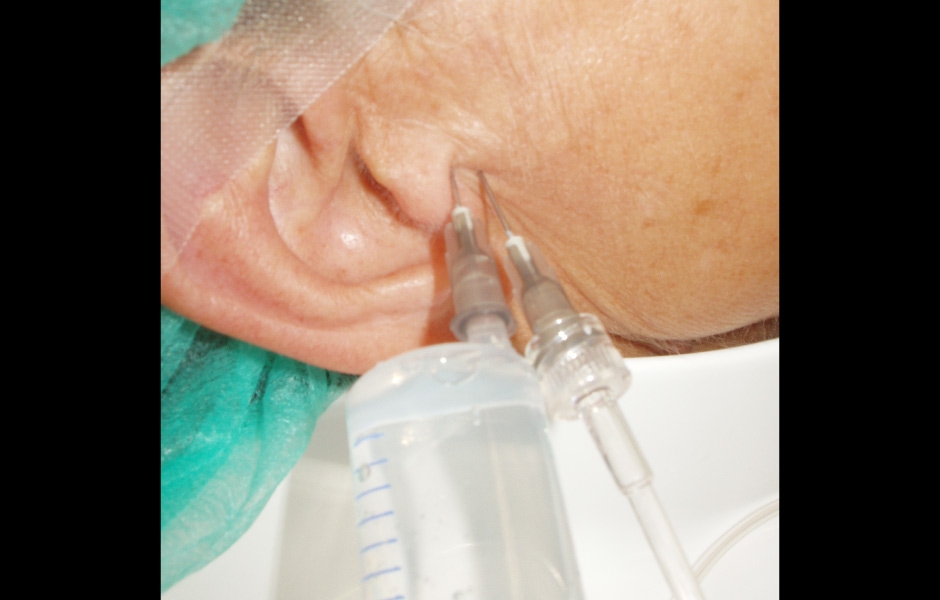
Obr. 1: Artrocentéza, zavedení 2 jehel do kloubního prostoru.
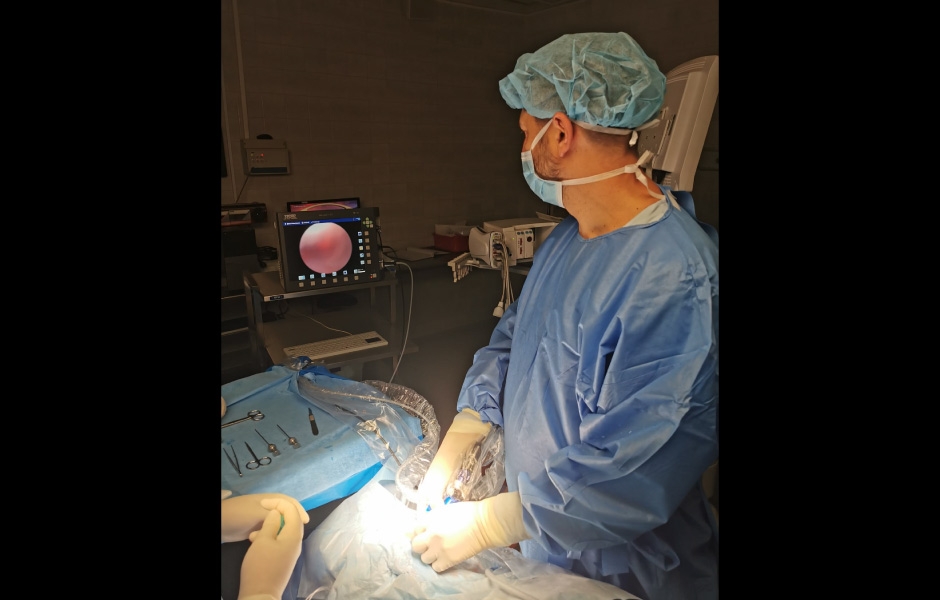
Obr. 2: Artroskopie – vizualizace kloubního prostoru.
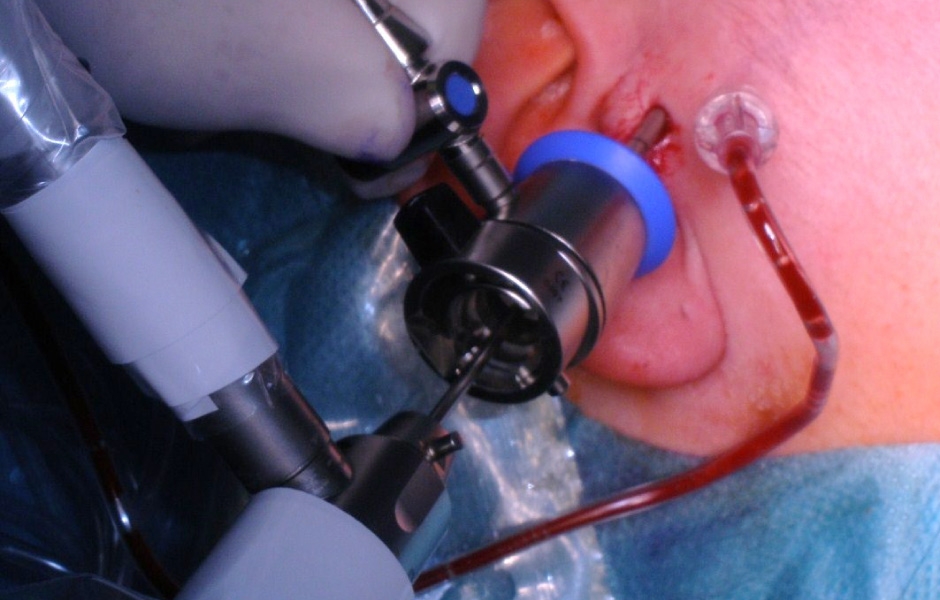
Obr. 3: Zavedení artroskopu.
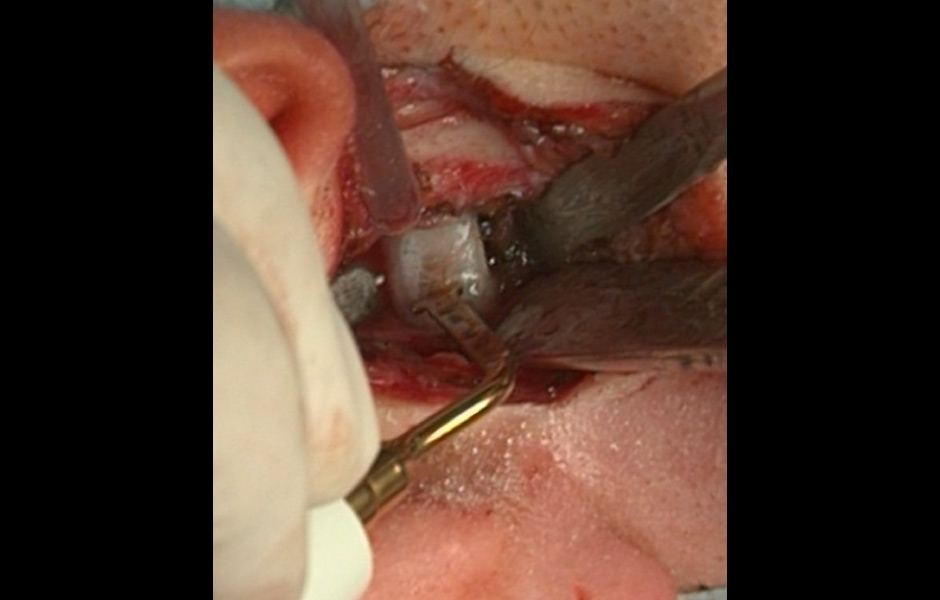
Obr. 4: Provádění kondylárního shavingu.
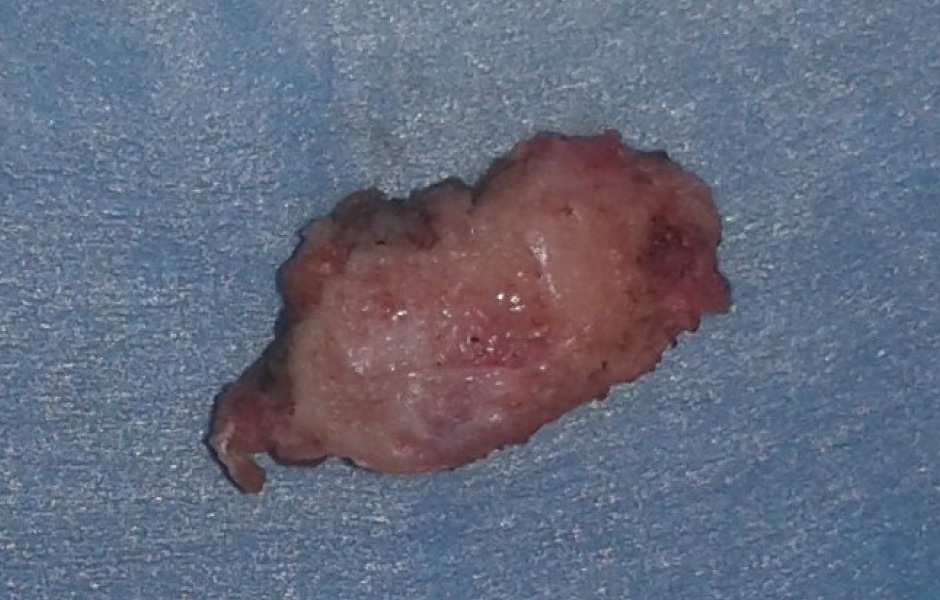
Obr. 5: Odstraněná část hlavice při kondylárním shavingu.
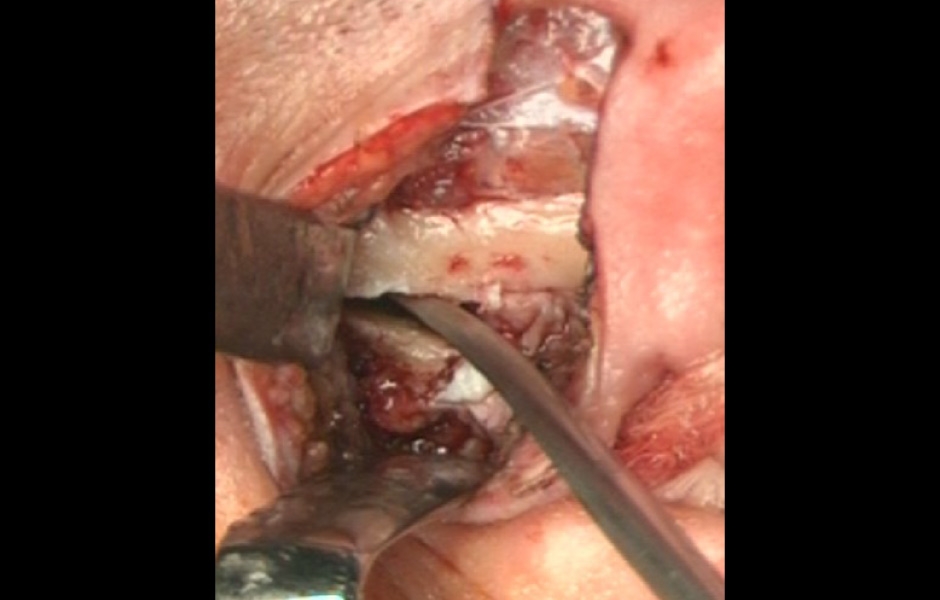
Obr. 6: Provádění eminektomie.
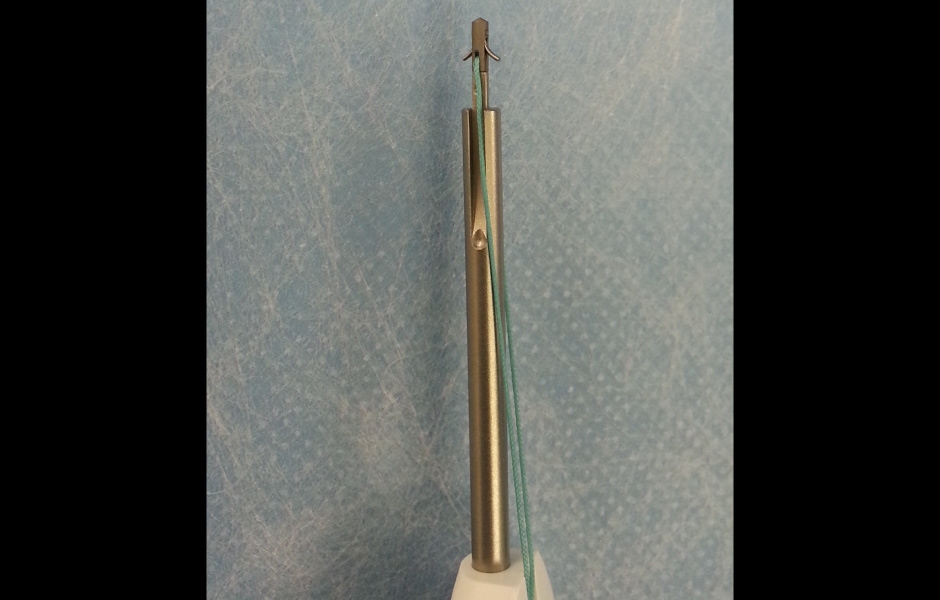
Obr. 7: Kotevní šroubek pro diskopexi.
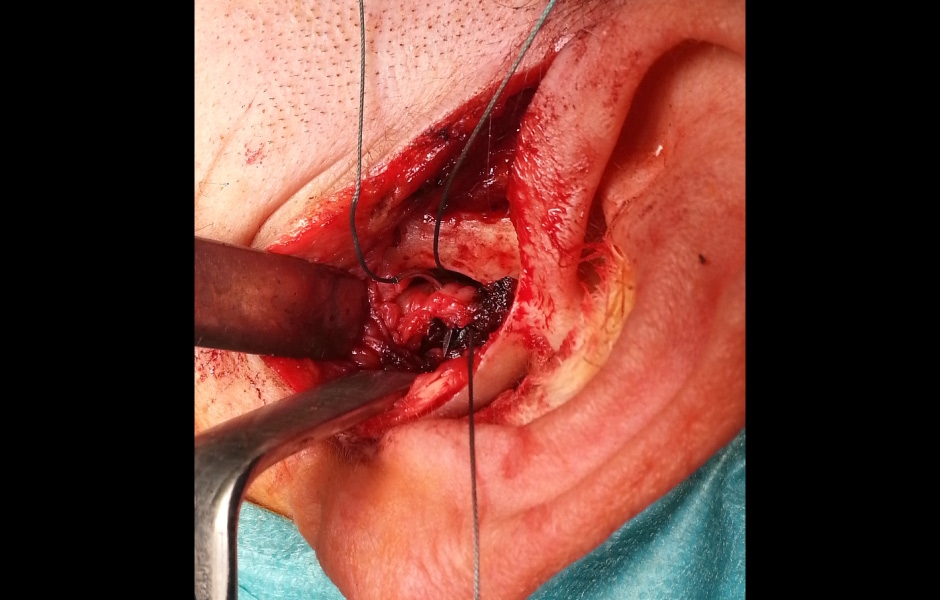
Obr. 8: Provádění diskopexe.
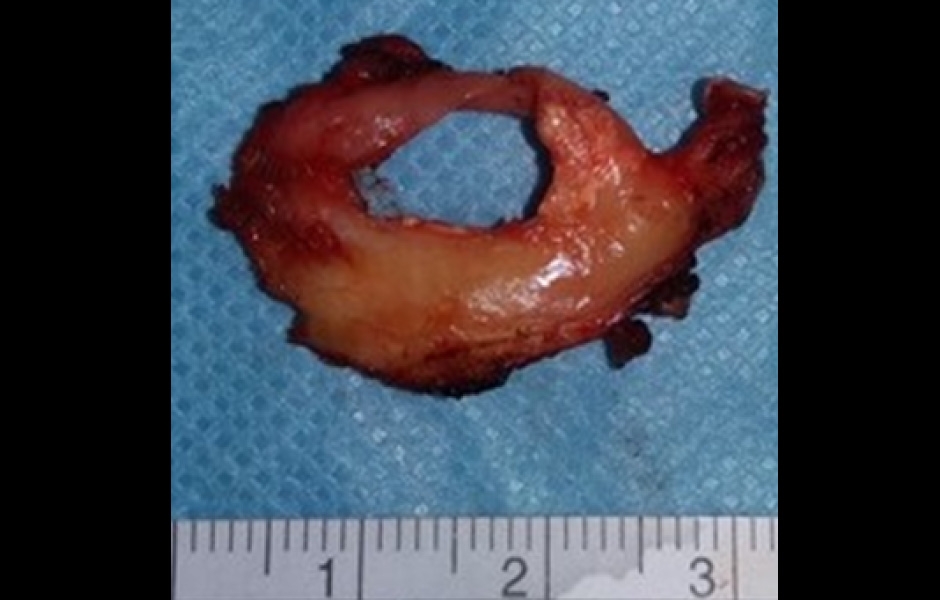
Obr. 9: Odstraněný disk s perforací.
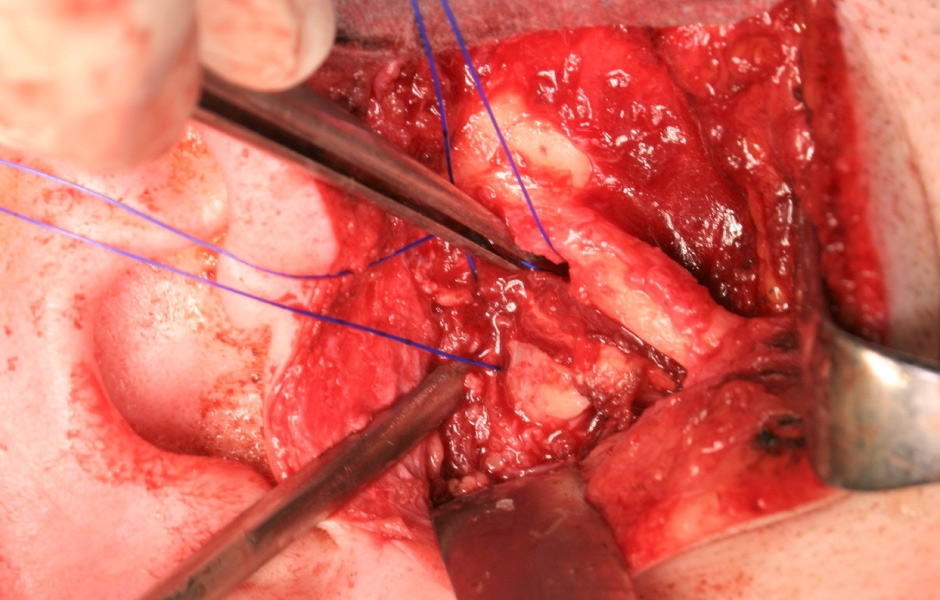
Obr. 10: Náhrada disku lalokem z m. temporalis.
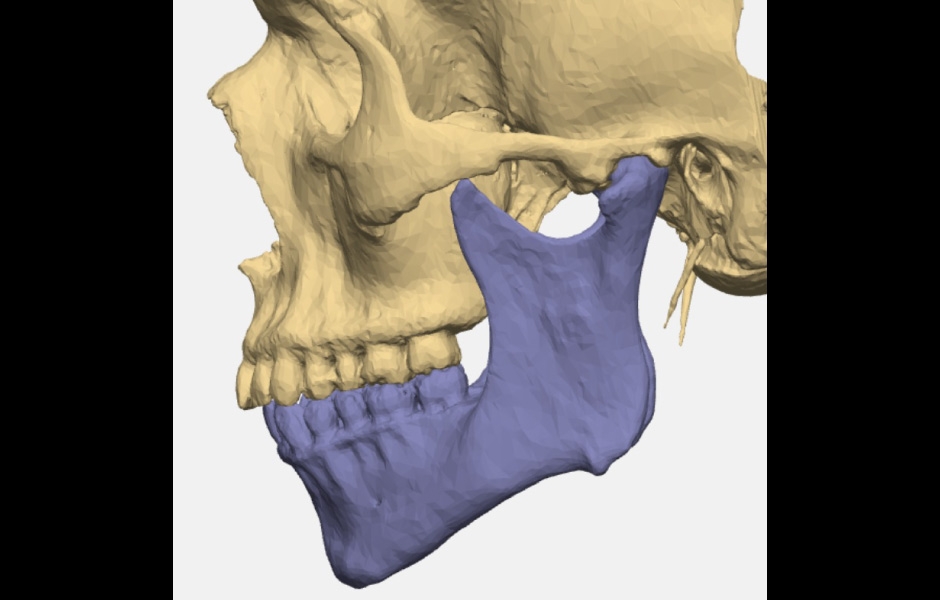
Obr. 11: Virtuální plánování totální náhrady – osteoartróza TMK vlevo.
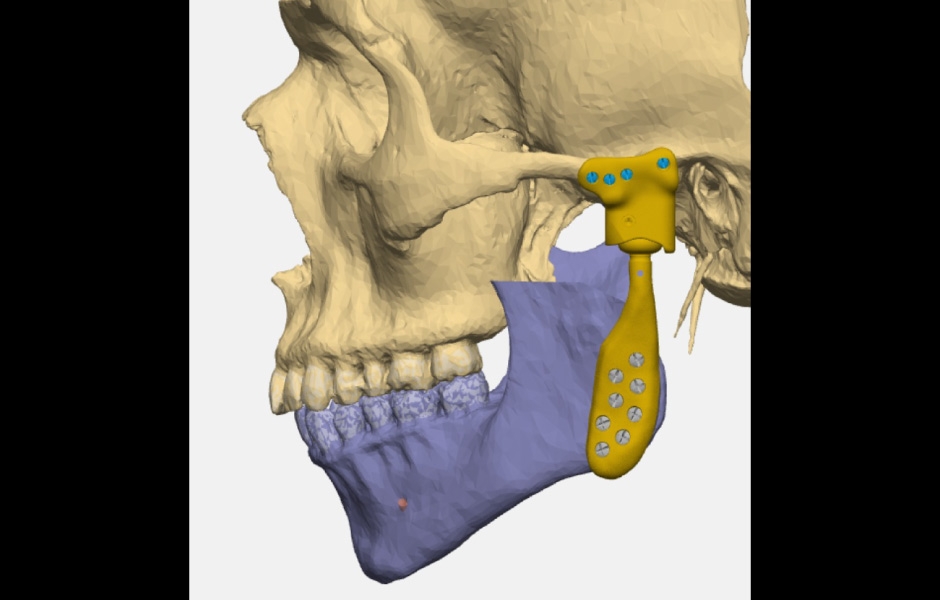
Obr. 12: Virtuální plánování totální náhrady – plán resekce a komponent náhrady.
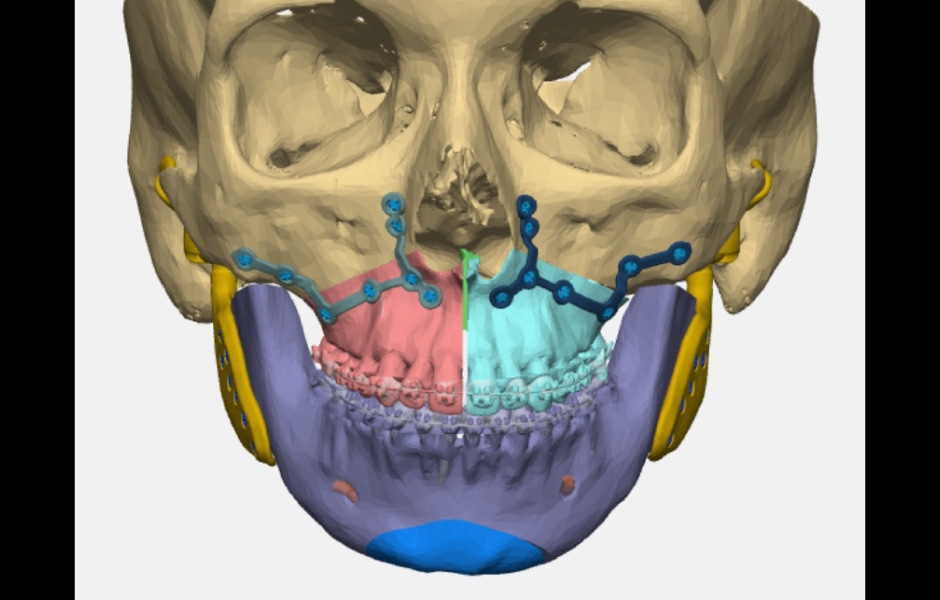
Obr. 13: Virtuální plánování kombinované TEP + ortognátní operace.
Závěr
Co lze tedy konstatovat závěrem? Jaké je postavení chirurgie v současnosti?
- chirurgie má jednoznačně své místo v terapii poruch temporomandibulárního kloubu
- je indikovaná ve většině případů až po vyčerpání všech možností konzervativní terapie. Jsou však indikace, kde je chirurgická terapie první metodou volby.
- chirurgická terapie není nikdy vnímána jako preventivní metoda
- nejvíce užívanými chirurgickými metodami jsou artrocentéza a artroskopie
- artrocentéza by měla být vždy zvažovaná jako první krok v chirurgické terapii
- je-li vhodná vizualizace kloubního prostoru pro diagnostiku a terapii, pak je artroskopie indikovaná jako první krok
- chirurgická versus nechirurgická artroskopie: není rozdílu ve výsledku. Její indikace se řídí možnostmi a zkušeností pracoviště.
- z otevřené chirurgie je dlouhodobě stabilní a efektivní metodou kondylární shaving, vysoká kondylektomie (pro řešení kondylární hyperplazie) a eminektomie pro řešení hypermobility
- pokud je indikovaná otevřená chirurgie, mělo by se vždy vzít v úvahu, zda totální kloubní náhrada nepřinese větší benefit pro pacienta
- není rozdílu ve výsledku konfekční a individuální totální kloubní náhrady. Rozdíl je v indikačních omezeních pro konfekční náhradu
- pooperační fyzioterapie a spolupráce pacienta, jako důležitou součástí terapie zajišťující úspěšný výsledek
Vladimír Machoň
0dd. čelistní chirurgie, Stomatologická klinika, 1. LFUK a VFN Praha
www.tmjacademy.cz
Buďte v obraze
Chcete mít pravidelný přehled o nových článcích na tomto webu, akcích a dalších novinkách? Přihlaste se k odběru newsletteru.
Odesláním souhlasíte s našimi zásadami zpracování osobních údajů.
- Bhargava D, Chavez Farias C, Ardizione Garcia I, et al. Recommendations on the use of oral orthotic occlusal appliance therapy for temporomandibular joint disorders: current evidence and clinical practice. J Maxillofac Oral Surg 2023; 22(3): 579–589
- Elledge ROC, Speculand B. Current thinking in temporomandibular disorders: the science and art behind contemporary management. Br J Oral Maxillofac Surg. 2024; 62(8): 665–668
- Elledge R, Gordon C, Powell H, Attard A. Management of temporomandibular disorders (TMD): a national survey of physiotherapists’ attitude and training. Br J Oral Maxillofac Surg 2018; 56(10): e51
- Machoň V. a kolektiv. Onemocnění temporomandibulárního kloubu. Grada, Praha 2024, 468 s.
- Machoň V. a kolektiv. Manual of TMJ Surgery. The Prague Approach. Media Bussines, Praha, 2017, 186 s.
- Dolwick MF, Widmer CG.Temporomandibular joint surgery: the past, present, and future. Int J Oral Maxillofac Surg. 2024; 53(4): 301–310
- Nitzan DW, Dolwick MF, Martinez GA.Temporomandibular joint arthrocentesis: a simplified treatment for severe, limited mouth opening. J Oral Maxillofac Surg. 1991; 49(11): 1163–7
- Rajapakse S, Ahmed N, Sidebottom AJ. Current thinking about the management of dysfunction of the temporomandibular joint: a review. Br J Oral Maxillofac Surg 2017; 55: 351–62.
- Tatli U, Machon V. Internal Derangements of the Temporomandibular Joint: Diagnosis and Management. In: Temporomandibular Joint Pathology – Current Approaches and Understanding. February 2018 DOI: 10.5772/intechopen.72585
- Bhargava D.J Is Single Puncture Superior to Double Puncture Arthrocentesis in Patients With Wilkes III Internal Derangement? Oral Maxillofac Surg. 2023; 81(10): 1204–1214
- Al-Moraissi EA, Almaweri AA, Al-Tairi NH, Alkhutari AS, Grillo R, Christidis N. Treatments for painful temporomandibular disc displacement with reduction: a network meta-analysis of randomized clinical trials Int J Oral Maxillofac Surg. 2024; 53(1): 45–56.
- Al-Belasy FA, Dolwick MF.Arthrocentesis for the treatment of temporomandibular joint closed lock: a review article.Int J Oral Maxillofac Surg. 2007; 36(9): 773–82.
- Kaneyama K, Segami N, Sato J, Fujimura K, Nagao T,Yoshimura H. Prognostic factors in arthrocentesis of the temporomandibular joint: Comparison of bradykinin, leukotriene B4, prosta-glandin E2, and substance P level in synovial fluid between successful and unsuccessful cases. J Oral Maxillofac Surg. 2007; 65: 242–247
- Cömert Kiliç S, Güngörmüş M. Is arthrocentesis plus platelet-rich plasma superior to arthrocentesis plus hyaluronic acid for the treatment of temporomandibular joint osteoarthritis: a randomized clinical trial. Int J Oral Maxillofac Surg. 2016;45(12):1538–1544
- Nasef M, Alashmawy M, Abdelrahman A, Elsaid M, Elwaseef S, Mohamed A. Evaluation of intra-articular injection of injectable platelet-rich fibrin, anterior repositioning splint and arthrocentesis in treatment of temporomandibular joint internal derangement Br J Oral Maxillofac Surg. 2024; 62(8): 710–715.
- Ulmner M,Bjørnland T, Rosén A, Berge TI, Olsen- Bergem H, Lund B. Evidence for minimally invasive treatment – A systematic review on surgical management of disc displacement. J Oral Rehabil. 2024; 00:1–20.
- Thorpe ARDS, Haddad Y, Hsu J. A systematic review and meta-analysis of randomized controlled trials comparing arthrocentesis with conservative management for painful temporomandibular joint disorder. Int J Oral Maxillofac Surg. 2023; 52(8): 889–896
- Machon V, Hirjak D, Lukas J.Therapy of the osteoarthritis of the temporomandibular joint. J Craniomaxillofac Surg. 2011 Mar;39(2):127–30
- González-García R, Monje F. Complications of temporomandibular joint arthroscopy. A critical appraisal of the literature J Craniomaxillofac Surg. 2024; 52(10): 1122–1132.
- Tang YH, van Bakelen NB, Gareb B, Spijkervet FKL. Arthroscopy versus arthrocentesis and versus conservative treatments for temporomandibular joint disorders: a systematic review with meta-analysis and trial sequential analysis. Int. J. Oral Maxillofac. Surg. 2024; 53: 503–520.
- Machoň V, Levorová J, Hirjak D, Beňo M, Drahoš M, Foltán R.Does arthroscopic lysis and lavage in subjects with Wilkes III internal derangement reduce pain? Oral Maxillofac Surg. 2021;25(4):463–470.
- Loureiro Sato FR, Tralli, G. Arthroscopic discopexy technique with anchors for treatment of temporomandibular joint internal derangement: clinical and magnetic resonance imaging evaluation. J Craniomaxillofac Surg 2020; 48, 501–507.
- McCain JP, Hossameldin RH, Srouji S, Maher A. Arthroscopic discopexy is effective in managing temporomandibular joint internal derangement in patients with Wilkes stage II and III. J Oral Maxillofac Surg 2015; 73, 391–401.
- Gonzalez-Garcıa R, Rodrıguez-Campo FJ, Monje F, Sastre-Perez J, Gil-Dıez Usandizaga JL. Operative versus simple arthroscopic surgery for chronic closed lock of the temporomandibular joint: a clinical study of 344 arthroscopic procedures. Int. J. Oral Maxillofac. Surg. 2008; 37: 790–796.
- Machoň V, Chroustová D. Active Condylar Hyperplasia: An Evaluation of Surgical Therapy. In: Diagnosing and Managing Temporomandibular Joint Conditions. October 2024. DOI: 10.5772/intechopen.1006544
- Undt G, Kermer C, Rasse M.Treatment of recurrent mandibular dislocation, Part II: Eminectomy.Int J Oral Maxillofac Surg. 1997 Apr;26(2):98–102.
- Liu X, Zhou Z, Mao Y, Chen X, Zheng J, Yang C, Zhang S, Huong L. Temporomandibular joint anchorage surgery: a 5-year follow-up study Scientific Reports. 2019; 9:19106
- Sidebottom AJ. Current thinking in open temporomandibular joint surgery: is this still indicated in the management of articular temporomandibular joint disorder? Br J Oral Maxillofac Surg 2024; 62: 324–328.
- Rajapakse S, Ahmed N, Sidebottom AJ. Current thinking about the management of dysfunction of the temporomandibular joint: a review. Br J Oral Maxillofac Surg 2017; 55: 351–62.
- Werkman DF, Mercuri LG, Troost JP, Aronovich S. An International Survey on Temporomandibular Joint Surgeon's Implementation and Management of Discectomy in Treating Temporomandibular Joint Internal Derangement J Oral Maxillofac Surg. 2022; 79(7): 1423–1433.
- DeMerle M, Nafiu OO, Aronovich S.Temporomandibular Joint Discectomy With Abdominal Fat Graft Versus Temporalis Myofascial Flap: A Comparative Study. J Oral Maxillofac Surg. 2017;75(6):1137–1143
- Machoň V, Vir J, Levorová J, Beňo M, Hirjak D, Foltán R.Discectomy with Subsequent Free Fat Flap Insertion in Disc Perforation Therapy of Temporomandibular Joint. Assessment of Results 24 Months after Operation. Prague Med Rep. 2020;121(2):96–106.
- Sidebottom AJ. Open temporomandibular joint surgery: discectomy with or without interpositional reconstruction? Atlas Oral Maxillofac Surg Clin North Am 2022; 30: 199-204
- Carter MJ, Ellis OG, Tocaciu S, McCullough MJ, Dimitroulis G. A 2-year comparison of quality of life outcomes between Biomet stock and OMX custom temporomandibular joint replacements. Advances in Oral and Maxillofacial Surgery 2022; 5: 100221
- Gerbino G, Zavattero E, Bosco G, Berrone S, Ramieri G.Temporomandibular joint reconstruction with stock and custom-made devices: Indications and results of a 14-year experience Journal of Cranio-Maxillo-Facial Surgery 2017; 45:1710e1715
- Kanatsios S, Thomas AM, Tocaciu S. Comparative clinical outcomes between stock vs custom temporomandibular total joint replacement systems Journal of Cranio-Maxillo-Facial Surgery 2022; 50: 322–327
- Abramowicz S, Barbick M, Rose SP, Dolwick MF. Adaptability of stock TMJ prosthesis to joints that were previously treated with custom joint prosthesis.Int J Oral Maxillofac Surg. 2012; 41(4): 518–20
- Machoň V, Levorová J, Hirjak D, Drahoš M, Brizman E, Beňo M, Foltán R. Evaluation of complications following stock replacement of the temporomandibular joint performed between the years 2006 and 2015: a retrospective study. Oral Maxillofac Surg. 2020; 24(3): 373–379.
 Články
Články
13. 4. 2026 | Obecná stomatologie
Moderní stomatologická praxe klade na dentální profesionály řadu nároků. Tento článek představuje inovativní dentální kompozitum společnosti VOCO, které má potenciál zásadně zjednodušit klinický pracovní postup.
 Články
Články
2. 4. 2026 | Obecná stomatologie
Za každou rekonstrukční terapií nestojí pouze klinická odbornost, řemeslná preciznost a moderní technologie, ale především člověk. V tomto článku autorský tým popisuje případ mladé pacientky, která se vydala na cestu k novému úsměvu.
 Články
Články
24. 11. 2025 | Obecná stomatologie
Úvod: Jazyk je prvním orgánem, který začíná fungovat již během embryonálního vývoje. Jeho vývojové odchylky mohou vést k poruchám funkce s následky i ve vzdálených oblastech těla.
- Zubní lékař Zubní lékař Prémiová klinika na Bulovce
- Zubní lékař YES Dental hledá zubního lékaře
- Ostatní Grafik nebo grafička pro online marketing a média
- Dentální hygienistka Dentální hygienistka - Praha 1 - HPP, zkrácený, IČ
- Zubní lékař Zubní lékař/ lékařka (pro absolventy i cizince)